Profund impresionat de suferința fizică și psihică a pacienților care în urma operațiilor rămâneau cu stomă (n.r. un orificiu creat chirurgical pe suprafața abdomenului pentru a permite eliminarea deșeurilor corporale), prof. dr. Vafi Atalay, chirurg oncolog la Anadolu Medical Center, și-a dedicat ani din viață găsirii unei soluții care să le redea acestora confortul unei vieți normale. Și a găsit-o! Procedura care acum îi poartă numele nu este singura sa reușită. Chirurg, cercetător, inovator, profesorul Atalay explică felul în care funcționează dispozitivele medicale la care a lucrat 25 de ani și ce beneficii aduce pacienților: „Mi-am dorit ca, după ce eu n-am să mai fiu, să las ceva semenilor mei!”.
Cancerul colorectal este al treilea cel mai frecvent tip de cancer și a doua cea mai frecventă cauză de deces prin boală oncologică la nivel mondial. Cele mai recente statistici publicate de Internațional Agency for Research on Cancer – IARC – Agenției Internaționale de Cercetarea Cancerului – a Organizației Mondiale a Sănătății, aferente lunii februarie 2025, arată numărul cazurilor noi de cancer colorectal este de 1,9 milioane pe an, peste 900.000 de persoane decedând prin această boală oncologică.
Cifre cu adevărat îngrijorătoare pentru lumea medicală de pretutindeni. Mai mult decât atât, spune prof. dr. Vafi Atalay, chirurg de Chirurgie generală și oncologie la Anadolu Medical Center în Istanbul, Turcia, dacă în urmă cu un deceniu sau un deceniu și jumătate vârsta medie la care era depistată această afecțiune era de 50 de ani, acum aceasta a scăzut sensibil. „Cele mai multe cancere pe care le operăm sunt din zona gastrointestinală, de la esofag și stomac și până la intestinul subțire, intestinul gros, ficat, pancreas. Însă, cel mai des operăm cancerul colorectal. Este al treilea tip de cancer ca frecvență la nivel mondial”, subliniază profesorul.
Cancerul de colon este un tip de cancer care afectează din ce în ce mai multe persoane. „Cu toate că, în momentul de față putem ajunge repede la un diagnostic, observăm că acest tip de cancer începe să fie prezent și la vârste tinere. Astfel, dacă acum 15 ani acest tip de cancer era observat la pacienții peste 50 de ani, în ultima perioadă, avem și pacienți sub 40 de ani, adică pacienți de 30 de ani sau de 20 de ani. Și este uimitor că, în general, acest tip de cancer este observat mai ales în țările dezvoltate”, adaugă specialistul.
În 5-10 ani, leziunile benigne pot deveni maligne
Cancerul de colon nu are o cauză specifică. „Există unii factori de risc. De exemplu, alimentația grasă, lipsa exercițiului fizic, obezitatea, fast-food-ul, țigările și alcoolul. Și, cel mai important factor de risc – genetica.
Dar niciunul dintre acești factori, singur, nu ar putea să facă boala să debuteze. Foarte mulți pacienți nu au un istoric familial de cancer de colon, nu beau, nu fumează, nu se hrănesc anormal și cu toate acestea sunt diagnosticați cu cancer de colon”, atrage atenția prof.dr. Vafi Atalay.
Și cei mai mulți – 60% – din bolnavi sunt diagnosticați târziu, în faze avansate de boală. Asta și pentru că boala nu are simptome specifice. „Din ce observăm noi, pacienții vin pentru că au sângerări rectale. Dar sângerarea rectală poate fi determinată și de o fistulă anală, și de hemoroizi. Iar pacienții se gândesc în primul rând la acestea și nu la cancerul de colon. Sau au, de exemplu, dureri abdominale. Și se gândesc că durerea are legătură cu alimentele consumate, suspectează o indigestie și, din acest motiv, diagnosticul întârzie”, mai spune prof. dr. Atalay.
Când simptomele se înmulțesc, pacienții ajung la medic: „Și atunci, cancerul este în stadiul III sau IV”.
Situația s-ar schimba dacă oamenii cu vârsta peste 40 de ani, fără niciun simptom, ar face periodic o colonoscopie, investigație imagistică necesară în faza de depistare a cancerului colorectal. „Colonoscopia mai are încă un avantaj și anume acela că în timpul investigației, chiar dacă nu avem simptome, dar sunt observați polipi colonici din care se poate dezvolta cancerul, aceștia pot fi îndepărtați. Știm foarte clar că un cancer de colon sau de rect se dezvoltă de la polipi. Iar dacă acele leziuni benigne rămân în colon, peste cinci sau 10 ani ele se vor transforma în cancer. În timpul colonoscopiei se poate efectua polipectomia și deja în felul acesta am făcut profilaxia acestor tipuri de cancere”, mai spune profesorul.
„Prefer să mor decât să trăiesc cu această pungă”
Tehnicile noi minim-invazive, efectuate cu robotul sau prin laparoscopie, permit acum intervenții chirurgicale pe segmente reduse, cu foarte puține incizii, cu riscuri mai mici de infecție pentru pacienți. Problema este că, în cancerul de rect, de exemplu, 90% din pacienții supuși intervenției chirurgicale curative rămân apoi permanent cu o punguță în care se adună materiile fecale, numită colostomă.
Colostomia este o procedură a cărei istorie merge înapoi în timpul Primului Război Mondial când, unui medic englez, disperat că răniții în abdomen mureau în număr mare de septicemie, i-a venit ideea de a scoate intestinul la suprafața corpului. Procedura a fost foarte mult utilizată în Al Doilea Război Mondial și de atunci s-a dezvoltat continuu, în special pentru pacienții cu cancer.
Procedura presupune ca, după ce se face anastomoza, pentru a o proteja și a-i permite intestinului să se însănătoșească, un capăt este scos în afara abdomenului. „Chiar dacă este o procedură folosită de 100 de ani ea implică foarte multe probleme și din punct de vedere psihologic și din punct de vedere fizic, dar și social. Pentru că sunt foarte mulți pacienți care nu acceptă acest tip de tratament, acest tip de operație, pentru că nimeni nu vrea să trăiască cu colostomă. Mulți pacienți cărora li se pune diagnosticul de cancer colorectal ajung să spună «prefer să mor decât să trăiesc cu această pungă». Și asta pentru că această punguță presupune probleme fiziologice, infecții la suprafața pielii, plus faptul că acești oameni nu pot ieși relaxați în societate din pricina mirosului. Nu mai vorbim de faptul că, pentru a trage înapoi intestinul, este nevoie de o nouă operație”, explică profesorul.
Procedura Vafi
Din aceste motive, lumea chirurgilor a căutat mereu o alternativă și așa s-a ajuns la ileostomia tubulară. Adică o intervenție care presupune introducerea unui tub în intestin, fără ca acest intestin să fie scos în afară. „S-au făcut multe încercări, dar din păcate, acest tip de procedură nu s-a soldat cu reușită din pricina materialelor folosite la confecționarea tubului. Nici din punct de vedere funcțional nu a fost în regulă”, punctează medicul chirurg de la Anadolu.
Găsirea unei soluții funcționale care să confere pacienților o calitate a vieții cât mai aproape de normal i-a creat medicului Atalay multe nopți albe: „Am lucrat pe tema aceasta destul de mult, pentru că am văzut foarte multe colostomii, le-am deschis, am fost față în față cu mii de pacienți și am dezvoltat un tip de intervenție pentru acest tip de colostomie”.
Adică o procedură cu o rată de succes de 100%: „Primii 50 de pacienți cu cancer rectal care au fost supuși acestei proceduri au fost plasați pe o traiectorie foarte bună și au constituit subiectul unui articol în revistele de specialitate din SUA”, mărturisește medicul chirurg.
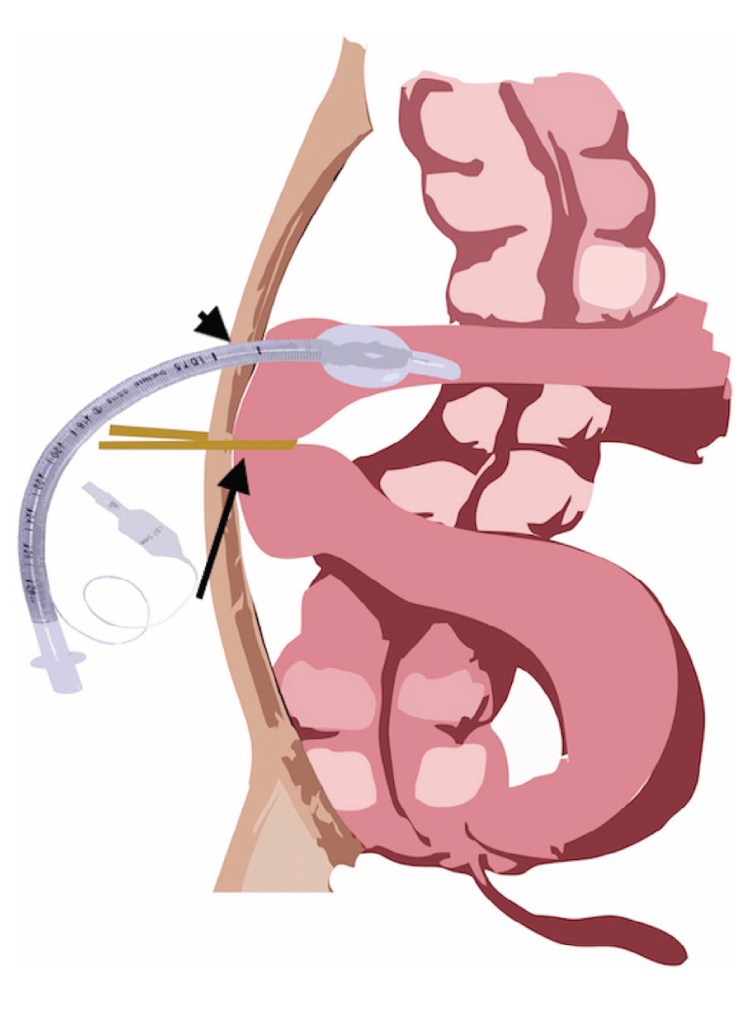
Practic, în timpul operației, după ce se fac rezecțiile și se protejează anastomoza, se introduce un tub în abdomen – o ileostomă – realizat din materiale speciale, care nu se obturează pe interior, dar este flexibil permițând pacientului să stea în șezut sau culcat, fără ca mișcările să-i fie îngrădite. „Totodată, intervenția presupune aplicarea unei benzi fixatoare care ridică intestinul și-l lipește pe interior de peretele abdomenului. Banda are rolul de a împiedica scurgerea fecalelor către rect. Este o diversie totală. Banda rămâne pe poziție două săptămâni. În momentul în care banda este eliberată, intestinul se lasă și tranzitul se reia. În SUA, este denumită procedura Vafi. Nu am denumit-o eu, ci colegii din SUA”, explică medicul chirurg.
În prima săptămână după intervenție, medicii verifică anastomoza și dacă totul este în regulă, scot banda: „A doua zi după scoaterea benzii, pacientul începe să aibă flatulențe, să elimine gaze și după o săptămână maximum scoatem și tubul din interior. În locul în care fost incizat tubul nu trebuie să mai facem nicio sutură, absolut nimic, zona se însănătoșește de la sine. Intestinul nu este tăiat, nu avem nicio sutură, locul unde a fost tubul își revine și a doua zi după scoaterea tubului pacientul poate avea defecație normală. Și poate pleca acasă fără nicio punguță”, explică medicul întreaga procedură.
Odată cu stoma dispar și problemele pe care aceasta le creează. „Pentru pacienți acest lucru reprezintă un confort foarte mare. Vin pacienți de pe tot globul la noi la Anadolu doar pentru că avem acest tip de procedură.
Ultimul pacient pe care l-am operat robotic este un chirurg de 70 de ani și se simte foarte bine. Intervenția se pretează la orice tip de operație care ar presupune o stomă pentru o anumită perioadă. Poate fi folosită în cancerul de ovare, de uter, chiar și în traume, pentru a împiedica formarea septicemiei”, completează specialistul.
Însă, în principal pacienții cu cancer sunt cei care în proporție de peste 90% rămân cu punguță. „Atunci când se realizează acest tip de procedură Vafi majoritatea scapă fără stomă. Efectuez acest tip de operație de 6 ani în mod obișnuit și am scăpat foarte mulți pacienți din toată lumea de stomă permanentă”, mai spune profesorul.

Procedura a fost premiată în Turcia de președintele Parlamentului, în 2024.
În momentul acesta, ileostoma tubulară este folosită doar la Anadolu Medical Center. „Dar sper să înceapă să se folosească peste tot”, mărturisește specialistul. Motiv pentru care a susținut prezentări medicale de specialitate în multe țări cu procedura sa. Pentru ca noile generații de chirurgi că învețe s-o realizeze, iar pacienții lor să scape de stomă. „Și vom continua să dezvoltăm această procedură aici la Anadolu”, mai spune profesorul.
Mai ales că procedura nu are niciun risc, comparativ cu operația clasică de stomă. „Nici nu putem face această comparație așa de mare este diferența.
Singura neplăcere care poate apărea este o mică infecție în jurul tubului scos în afară. Pot să spun că această procedură este 100% garantată. Și recomand fiecărui chirurg să o folosească”.
Alți „copii” la fel de dragi
Pentru profesorul Vafi, nu a fost singura invenție căreia i s-a dedicat. Mai are, cum spune, și alți „copii”, la fel de dragi, pentru că a vrut să lase în urma sa încă ceva pe lângă pacienți vindecați. Un astfel de „copil” este un dispozitiv medical care ajută la întărirea musculaturii rectale și care poate fi folosit acasă – Home Type Biofeedback Therapy Device. Dispozitivul este folosit de foarte multe persoane în Turcia și a fost la rândul lui premiat. „Foarte mulți oameni mă caută doar pentru acest dispozitiv. În general, oamenilor le este rușine să spună că au o astfel de problemă și să ceară ajutor. Nu le spun nici măcar medicilor și nici nu caută să se trateze din acest punct de vedere. Femeile întâmpină, de multe ori, probleme de incontinență fecală, în urma multor nașteri. Mai sunt pacienții care au diabet. S-au făcut cercetări și s-a constatat că 30% din persoanele de peste 50 de ani au probleme de acest gen, dar nu spun. Pentru că, în timp, mușchiul rectului se lasă, iar cu acest dispozitiv mușchiul se întărește și își recapătă elasticitatea, iar pacienții sunt mult mai mulțumiți”, subliniază profesorul.
Fistula anală este o problemă apărută foarte des din pricina hemoroizilor. Intervențiile clasice sunt problematice pentru că mușchiul rectului poate fi atins, secționat, iar pacientul poate rămâne cu incontinență fecală, motiv pentru care au fost inventate tot felul de soluții alternative: intervenții cu laserul, cu celule stem, cu colagen. „Le-am încercat și eu pe toate și pot să vă spun că nu prea au avut rezultate. Intervențiile cu laser, de exemplu au avut o rată de succes de 40%. Noi am reușit să dezvoltăm un dispozitiv medical cu ajutorul căruia, în timpul operației, nu atingem sfincterul, nu atingem musculatura. Dispozitivul este flexibil și permite găsirea fistulei – a canalului anormal și închiderea lui. Am încercat zece prototipuri la care am lucrat patru ani. Ultimul prototip este funcțional și a fost aplicat la 60 de persoane. Cercetările clinice făcute au arătat o rată de reușită de 90%. Este o procedură clasică în esență, dar mult mai reușită, pentru că nu dăunează mușchiului”, explică medicul chirurg.
Și această invenție a primit recunoaștere la congresul dedicat chirurgiei colorectale. „Acum 10 ani am mai încercat o procedură care nu presupunea intervenție chirurgicală sau anestezie. În fapt, era o ablație chimică a fistulei. Prin introducerea unor substanțe corozive care ducea la fibrozarea fistulei. Ani de zile am folosit această procedură, dar cu o rată de reușită de 50%. M-am gândit cum să fac să cresc această proporție de 50%, am continuat să cercetez și așa am ajuns la dezvoltarea procedurii descrise mai sus. În 2014, acest tip de procedură a fost publicat în revistele de specialitate din SUA și a intrat în guideliner, ajungând să fie folosită azi în 25 de țări din toată lumea”, mai spune profesorul.
„Am visat, am încercat, am muncit”

25 de ani a lucrat Vafi Atalay la invențiile sale. În fiecare zi după 5-6 ore de operații mergea la fabrici sau în laboratoare pentru a explica acolo ce are nevoie pentru a-și ajuta pacienții. „Unii mi-au spus «pleacă, pentru că nu înțeleg deloc ce vrei să spui», alții au încercat să mă ajute. Pentru fiecare prototip am muncit foarte mult, însă acest efort nu se vede. Țin minte că, de multe ori, când ajungeam în zona industrială aceasta era deja închisă și doar câinii de la poartă mă alergau pe acolo. Toate aceste invenții sunt copiii mei. Mi-am lăsat ani în aceste invenții. Ca să poți să dezvolți ceva de genul acesta trebuie să înveți foarte mult, să cercetezi foarte mult. Și în același timp să fii și față-n față cu problema respectivă. Și să și simți, să ai empatie față pacienții tăi, să-i înțelegi, pentru ca apoi să începi să te gândești cum poți să-i ajuți. Am pierdut foarte multe nopți gândindu-mă la ce și cum să fac. Aceasta este viziunea mea profesională personală. Mi-am dorit ca după ce eu n-am să mai fiu, să rămână ceva pentru semenii mei”, ne-a mărturisit specialistul.
Un sarcom care cântărea cât 10 bebeluși!
Centrul Medical Anadolu este cel mai prestigios din Turcia, este de părere dr. Vafi Atalay: „Este cel care ține sub control și care tratează foarte multe cazuri de cancer. Și asta nu o spun pentru că lucrez eu acolo. Ci, eu lucrez acolo pentru că centrul acesta medical este atât de bun. Avem posibilități foarte bune și cel mai nou tip de robot, avem echipe cu foarte multă experiență, avem consilii tumorale pentru fiecare tip de cancer în parte. Iar atunci când un pacient intră în centrul, el se simte în siguranță. Deoarece nu doar un medic stabilește un diagnostic și un tratament, ci o întreagă echipă”.
Fiecare caz în parte este impresionant, mai spune profesorul, pentru că vorbim de o persoană. „Anatomia e diferită la fiecare pacient. Fiecare operație e foarte grea, dar unele situații lasă un anumit semn dacă pot să spun așa. De pildă, am avut acum trei ani un pacient tânăr din Kazahstan cu o tumoră de 30 de kilograme. Vă dați seama? Un sarcom care cântărea cât 10 bebeluși! Operația era foarte grea, cu un risc de deces foarte mare, motiv pentru care niciun medic nu dorise să facă intervenția. Când a venit la noi la Anadolu pacientul nici nu mai putea merge. L-am așezat într-un scaun cu rotile. Și ne-am asumat riscul pentru că altă opțiune nu exista pentru pacient. Mi-am zis: «ori scot această tumoră, ori rămân cu pacientul pe masă!»”.
Un alt caz impresionant a fost al unei paciente din Republica Moldova. „Era o doamnă foarte îngrijită, dar care avea un cancer de rect pentru care a fost operată. Pacienta nu dorea sub nicio formă să rămână cu stomă. Am fost nevoit să-i recomand acest lucru pentru a-i salva viața. Pentru că nu-și mai putea folosi rectul. Intestinul era necrozat și se micșorase, nu mai putea fi folosit. Pacienta plângea foarte mult. Îmi părea foarte rău și mie și m-am gândit cum să fac să o ajut în sensul în care ea dorea. Mi-a venit ideea de a-i pune un stent în formă de fluture care să facă legătura cu intestinul gros și să se fixeze de peretele abdominal. Și i-am spus despre soluția aceasta, fără a-i garanta că va ține. Dar trebuia să încerc. Din fericire, a ținut și așa am scăpat pacienta de stomă timp de 3-4 ani. Dar, chiar dacă a scăpat de stomă, pacienta a trebuit să folosească și dispozitivul de întărire a musculaturii rectale. Și acest caz a fost publicat în revistele de specialitate”, ne-a mai povestit specialistul.
Cum se pot programa pacienții români la Centrul Medical Anadolu
Centrul Medical Anadolu este o instituție de sănătate înființată în 2005 în Istanbul, Turcia, de către Fundația Anadolu. Este primul și singurul centru din Europa afiliat la Johns Hopkins Medicine, SUA. Centrul oferă o gamă largă de servicii medicale, de la diagnostic și până la tratament, în specialitățile: Oncologie, Hematologie, Neurochirurgie, Urologie, Chirurgie generală și Ginecologie.
La Anadolu, diagnosticul de cancer poate fi pus în 48-72 de ore, iar tratamentul poate începe imediat, fără a se intra pe liste de așteptare. Pentru pacienții internaționali, centrul are coordonatori vorbitori de mai multe limbi, oferă asistență pentru călătorii, vize și cazare, servicii de consultanță și de urmărire 24 de ore din 24, șapte zile din șapte, precum și servicii gratuite, inclusiv a doua opinie medicală în termen de 48 de ore, transport la aeroport și documente medicale traduse în engleză, în momentul în care pacientul se externează.
În contextul în care peste 15.000 de pacienți români au beneficiat de tratamente medicale de succes la Centrul Medical Anadolu, centrul a decis să opereze o reprezentanță în București la adresa str. Mitropolitul Nifon, nr. 2a, sector 4, oferind pacienților români acces mai ușor la îndrumări medicale, planificare programări și coordonare a îngrijirilor ulterioare — toate în limba maternă. Prin intermediul acestei reprezentanțe, pacienții români pot beneficia de o a doua opinie medicală gratuită în doar 48 de ore. Relații suplimentare se pot obține la: 0733.111.199 / 0799.499.911
Articol susținut de Anadolu Medical Center






